نظریه سی پی اچ بر اساس تعمیم سرعت نور از انرژی به ماده بنا شده است.
سی پی اچ در ژورنالها
|
پزشكى هسته اى
|
|
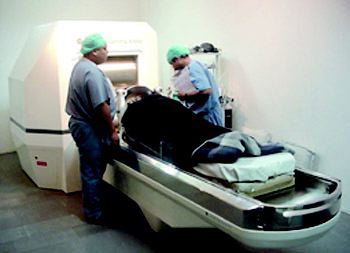
نيم نگاه پزشكى هسته اى بهتر از راديو درمانى تصويربردارى به طريق هسته اى و تزريق و خوردن داروهاى هسته اى به هيچ وجه براى بدن مضر نيست. مواد راديواكتيوى كه در پزشكى هسته اى مورد استفاده قرار مى گيرند نيمه عمر خيلى كوتاهى دارند و خيلى زود از بين مى روند. ميزان پرتو تابش شده از اين مواد پائين تر از اشعه X معمول و يا اشعه CT اسكن است و به راحتى از طريق ادرار يا كيسه صفرا حذف و دفع مى شود. در مقايسه راديو درمانى (Radio Therapy) كه با پزشكى هسته اى متفاوت است، با تابش پرتو هاى مختلف يونيزه مثل آلفا، بتا و گاما و اشعه X تمام سلول ها را تحت تاثير قرار مى دهد. پزشكى هسته اى شاخه اى از علم پزشكى است كه در آن از مواد راديواكتيو براى تشخيص و درمان بيمارى استفاده مى شود. مواد راديواكتيو مورد استفاده يا راديو ايزوتوپ هستند و يا داروهايى كه با مواد راديو ايزوتوپ نشاندار شده اند. داروى راديواكتيو، در روش هاى تشخيصى مواد راديواكتيو به بيمار تزريق مى شود و ميزان اشعه تاييد شده، از بيمار اندازه گيرى مى شود. اكثر روش هاى تشخيصى به كمك يك دوربين اشعه گاما، توانايى تشكيل تصوير را دارند. در موارد استفاده درمانى، مواد راديواكتيو براى درمان مورد استفاده قرار مى گيرند مثل استفاده از يد (۱۳۱) كه در درمان سمى شدن تيروئيد و سرطان تيروئيد مورد استفاده قرار مى گيرد.
روش هاى مختلف استفاده از داروهاى راديواكتيو: •تزريق درون رگى كه در اسكن هاى مختلفى مورد استفاده قرار مى گيرد. •تزريق زير جلدى كه معمولاً براى مطالعه سيستم لنفاوى كاربرد دارد. •تنفسى كه معمولاً براى مطالعه شش ها مورد استفاده قرار مى گيرد. در اين روش از گاز كريپتون (۸۱) و يا ذرات هواى حاوى تكنتيوم (۹۹) استفاده مى شود. •خوراكى كه معمولاً براى شفاف كردن و متمايز كردن سيستم گوارشى به كار برده مى شود. • كاربردهاى تشخيصى پزشكى هسته اى در كليه روش هاى تشخيصى، نحوه عملكرد صحيح اندام هاى بدن در مقايسه با يك فرد سالم مقايسه مى شود. اتصال راديو ايزوتوپ ها به ماده يا عضو مورد نظر به تشخيص و شناسايى پرتوهاى تابش شده و اندازه گيرى آنها كمك مى كند. در پزشكى هسته اى براى تشخيص معمولاً از يك سرى از مواد راديواكتيو استفاده مى شود كه يا به صورت گاز هستند و يا مايع كه به بدن تزريق مى شوند.
•مواد راديواكتيو به فرم مايع:
• تجهيزات
لازم براى عكسبردارى • سى تى اسكن Computed Tomography
با نام CAT
scan هم خانواده
مى شود و روشى است كه طى آن يك سرى تصاوير دوبعدى به دست آمده با
اشعهX به
تصاوير سه بعدى تبديل مى شوند. كلمه tomo از
واژه tomos به
معنى برش گرفته شده است. سيستم CT اسكن
در سال ۱۹۷۲ توسط گاد فرى نيوبلد هوزنفيلد از آزمايشگاه مركزى EMI اختراع
شد. آلن مك لئود كدمارك از دانشگاه تافت نيز به طور جداگانه اى
همين روش را ابداع كرده بود. اين دو نفر به طور مشترك برنده جايزه
نوبل سال ۱۹۷۹ شدند. اولين نوع اسكنرها، در انجام اسكن از مغز
محدوديت هايى داشتند و در آنها منبع اشعه X به
صورت يك امتداد باريك مدادمانند بود كه روى يك يا دو آشكارساز ثابت
شده بود. منبع اشعه X و
آشكارسازها در وضعيتى متناسب با يكديگر قرار داشتند و در امتداد
بدن بيمار حركت مى كردند و طى اين حركت، چرخشى يك درجه اى نسبت به
يكديگر داشتند. در نسل دوم اسكنرها، تغييراتى در شكل منبع اشعه X و
تعداد آشكارسازها به وجود آمد. منبع اشعه x به
شكلى شبيه پنكه تغيير پيدا كرد و زمان اسكن به طور قابل ملاحظه اى
كاهش يافت. در نسل سوم اسكنرها، تغيير اساسى در زمان اسكن به وجود
آمد و امكان تشكيل تصوير نهايى همزمان با اسكن ايجاد شد. در اين
اسكنرها، منبع پنكه اى شكل اشعه X در
امتداد رديفى از آشكارسازها كه در وضعيتى متناسب با منبع اشعه X قرار
داشتند ثابت شده بود و سرعت اسكن از هر برش به ۱۰ ثانيه كاهش پيدا
كرد. CT اسكن در پزشكى هسته اى به عنوان روشى تشخيصى كاربرد دارد. در برخى از موارد براى ايجاد تمايز بين بافت هاى مختلف از يد درون رگى استفاده مى شود. اين حالت به وضوح بيشتر ساختارهايى مثل رگ هاى خونى كه ممكن است از بافت هاى اطراف متمايز نباشد، كمك مى كند. استفاده از اين مواد در برخى موارد به بررسى نحوه عملكرد بعضى از اعضاى بدن نيز كمك مى كند. پيشرفت و فناورى CT اسكن باعث شده كه دوز تابش اشعه X و زمان اسكن كاهش پيدا كند و اما هنوز هم دوز اشعه تابشى در اين روش بسيار بالاتر از راديوگرافى معمولى با اشعهX است.
اسكن
جمجمه: تشخيص ضربه
مغزى و خونريزى داخلى معمولى ترين دليل براى اسكن از سر است. اين
اسكن بدون تزريق ماده حاجب انجام مى شود و خونريزى حالت متمايزترى
خواهد داشت. براى تشخيص تومور نيز از اين روش به همراه تزريق ماده
حاجب استفاده مى شود كه البته دقت MRI را
ندارد. از CT اسكن
سر و گردن و منطقه دهانى معمولاً براى آمادگى جراحى استخوان صورت و
فك و گاهى تشخيص تومور يا كيست در ناحيه فك ها و سينوس ها و
تيغه بينى استفاده مى شود. اسكن قفسه سينه
CT اسكن
بهترين روش براى تشخيص تغيير بافت شش ها به صورت حاد و يا مزمن
است. به طور معمول براى تشخيص بيمارى هاى تنفسى مثل ذات الريه يا
سرطان از CT اسكن
بدون ماده حاجب استفاده مى شود.
• MRI (Magnetic Resonance Imaging)
MRI روشى
است كه با استفاده از ميزان آب معدنى متصل به مولكول ها، تصويرى از
داخل بدن ايجاد مى كند. اين روش معمولاً براى تشخيص هرگونه بيمارى
يا اختلال در عملكرد ارگان ها مورد استفاده قرار مى گيرد.اسم اصلى
اين روش nuclean
MRI است
كه كلمه هسته اى به علت بار منفى كه روى بيمار ايجاد مى كند،
به طور كلى حذف شده است. در علوم ديگر واژه NMR كه
استفاده از همين دستگاه در علوم غيرپزشكى است، هنوز استفاده
مى شود. اساس كار MRI معمولاً
براساس خصوصيات آزاد شدن اتم برانگيخته هيدروژن در مولكول آب است.
وقتى جسم مورد نظر در يك ميدان خاص و پرقدرت مغناطيسى قرار
مى گيرد، تمام اسپين هاى اتمى هسته هاى بدون اسپين صفر در دو حالت
مخالف يكديگر قرار مى گيرند يا به صورت موازى با ميدان مغناطيسى يا
غيرموازى. اختلاف ميان اتم هاى موازى و غيرموازى يك در ميليون است،
در هر صورت اين اختلاف باعث تغييرى در ميدان مى شود. به هر حال
هسته ها در حالتى زاويه دار با ميدان الكترومغناطيسى قرار
مى گيرند. دوقطبى هسته در امتداد ميدان مغناطيسى قرار مى گيرد، در
لحظه اى كه نسبت ها تقريباً مساوى هستند، بيشتر هسته ها در حالت
كم انرژى قرار مى گيرند. وقتى كه بافت در معرض انرژى
الكترومغناطيسى قرار مى گيرد (RF
PULS) تعدادى
از هيدروژن ها كه در حالت موازى با ميدان مغناطيسى بودند به حالت
پرانرژى و پاد موازى درمى آيند. براى انتخاب زاويه تصوير مورد نظر
از سه محور عمود برهم شيب مغناطيسى استفاده مى شود. شيب اول مربوط
به برش است كه هنگام RF
ADS اعمال
مى شود. بعدى شيب رمزكننده فاز است و در نهايت شيب رمزكننده سرعت
«تكرار» كه در حين عكسبردارى از بافت اعمال مى شوند. اين عمل به
عكسبردارى از برش هايى از هر زاويه كمك مى كند.
T2 زمانى
است كه برگشتن به حالت عادى با استفاده از انرژى معكوس اتفاق
مى افتد. MRI براى تشخيص هرگونه آسيب در بافت هاى مختلف مورد استفاده دارد. يكى از نكات مثبت در مورد MRI نداشتن اثر منفى بر روى بيمار است. MRI با استفاده از ميدان مغناطيسى و تابش غيريونيزه انجام مى گيرد. در حالى كه CT اسكن با اشعه X معمولى كه واجد تابش هاى يونيزه است، انجام مى شود و تابش هاى يونيزه مى توانند احتمال ايجاد بدخيمى را افزايش دهند به خصوص در بچه ها. عكس هاى حاصل از MRI معمولاً بين ۵ تا ۲۰ عدد هستند كه هر يك اطلاعات خاصى را از بافت مورد نظر نشان مى دهند و بايد توسط پزشك بررسى و مطالعه شوند.
MRIانتشارى
اين نوع
از MRI ميزان
انتشار آب را در بافت هاى بدن مشخص مى كند. از اين طريق مى توان
انتشار مولكول هاى مختلف را در ارگان ها و سلول هاى مختلف بررسى
كرد. نوع جديد MRI انتشارى
(DT1) مى تواند
ميزان انتشار را در جهات مختلف مشخص كند و اين روش در تشخيص
بيمارى هايى مثل MS كه
نورون ها طى آن از بين مى رود، به كار گرفته مى شود. :(MR angiography)MRA
روشى
است كه از طريق آن اشكالات عروقى بررسى مى شود. اصلى ترين مورد
استفاده از MRA بررسى
عروق گردن و نابجايى آئورت و عروق كليوى است. يك مورد استفاده ديگر
از MRI در
تصويربردارى از بافت هاى نرم، تعيين دقيق محل تومور در بدن است كه
با تعيين دقيق محل آن مى توان راديوتراپى را آغاز كرد. محل دقيق و
اندازه تومور به اين ترتيب مشخص مى شود و محل آن خالكوبى يا
نشانه گذارى مى شود و درمان در آن محل به طور خاص آغاز مى شود.
• PET Scan روش تشخيص ديگر (Positron Emission Tomography) PET است كه با آشكار كردن پرتو هاى راديواكتيو تابش شده تصوير را به وجود مى آورد. مواد راديواكتيو به بدن تزريق مى شوند. اين مواد راديو اكتيو مثل كربن-،۱۱ فلوئور-۱۸ و اكسيژن-۱۵ نيمه عمر كوتاهى دارند. اين مواد با بمباران كردن حالت معمول اتم ها با نوترون، ايجاد شده اند. در روش PET اشعه هاى گاماى تابش شده از جسم تشخيص داده مى شوند. پس از اينكه مواد راديواكتيو به بيمار تزريق شدند، بيمار روى تختى كه يك محفظه دونات مانند دارد قرار مى گيرد. داخل محفظه آشكارسازهاى گاما قرار دارند كه تشكيل شده از يك سر كريستال هاى فعال كه هر يك به يك تشديد كننده نورى متصل هستند. كريستال ها اشعه گاما را به فوتون هاى نورى تبديل مى كنند و تشديد كننده نورى نور را به پيام هاى الكتريكى تبديل مى كنند.
سيگنال هاى الكتريكى با استفاده از برنامه هاى كامپيوترى به تصوير
تبديل مى شوند. بسته به ماده راديواكتيوى كه به بيمار تزريق شده
است، با استفاده از PEF مى توان
تصاويرى از گردش خون يا بعضى واكنش هاى بيوشيميايى به دست آورد. به
طور مثال با PET مى توان
متابوليسم گلوكز در مغز و يا تغييرات سريع فعاليت در نقاط مختلف
بدن را تشخيص داد. :(Single Photon Emission Computed Tomography)SPECT
اين روش
مشابه PET است
با اين تفاوت كه ماده راديواكتيو مورد استفاده Xenon-133 ، Technetium99 وIodin-123 است
كه نيمه عمر طولانى ترى دارند.
اسكن استخوان:
در اين
اسكن مواد راديواكتيو كه (Technetiumpp
Methgdiphosphate) است
در استخوان تجمع پيدا مى كنند. اين مواد در نقاطى كه فعاليت بالا
است تجمع بيشترى پيدا مى كنند كه به اين نقاط نقاط شفاف مى گويند و
در تصوير نقاط تيره بيانگر مناطقى با فعاليت متابوليك كمتر هستند.
اسكن استخوان در تشخيص تومورها كه معمولاً نقاطى با فعاليت بالا
هستند، بسيار كاربرد دارد. • درمان به كمك پزشكى هسته اى مواد هسته اى كه براى نشانگر به بدن بيمار تزريق مى شوند معمولاً براى تشخيص به كار گرفته مى شوند. برخى از اعضاى بدن، انواع خاصى از مواد شيميايى را در خود نگه مى دارند. به عنوان مثال غده تيروئيد توانايى جمع كردن يد را دارد. با وارد كردن يد راديواكتيو به بدن «تزريقى يا خوراكى» بعضى تومورهاى تيروئيدى قابل تشخيص و درمان مى شوند. همانند اين مطلب در مورد تومور هاى سرطانى كه توانايى تجمع فسفات را دارند صادق است. با تزريق فسفر راديواكتيو در خون مى توان با افزايش ميزان راديواكتيو در آنها محل تومور را مشخص كرد. تصويربردارى به طريق هسته اى و تزريق و خوردن داروهاى هسته اى به هيچ وجه براى بدن مضر نيست. مواد راديواكتيوى كه در پزشكى هسته اى مورد استفاده قرار مى گيرند نيمه عمر خيلى كوتاهى دارند و خيلى زود از بين مى روند. ميزان پرتو تابش شده از اين مواد پائين تر از اشعه X معمول و يا اشعه CT اسكن است و به راحتى از طريق ادرار يا كيسه صفرا حذف و دفع مى شود. در مقايسه راديو درمانى (Radio Therapy) كه با پزشكى هسته اى متفاوت است، با تابش پرتو هاى مختلف يونيزه مثل آلفا، بتا و گاما و اشعه X تمام سلول ها را تحت تاثير قرار مى دهد. سلول هاى مختلف سرعت تقسيم متفاوتى دارند و سلول هايى كه سريع تر تقسيم مى شوند، بيشتر تحت تاثير قرار مى گيرند. به اين ترتيب سلول هاى خونى، پوست، مو و سلول هاى پوششى معده نيز تحت تاثير قرار مى گيرند. به همين جهت است كه اكثر بيمارانى كه در حال درمان سرطان هستند دچار ريزش مو و كم خونى مى شوند.
Radio Surgery جراحى با اشعه روشى است كه اجازه مى دهد يك سرى از جراحى هاى مغز بدون باز كردن جمجمه انجام شود. در اين روش از تابش هاى جهت گيرى شده پرتو هاى يونيزه استفاده مى شود. در اين روش از جراحى به كمك دهنده هاى بالاى پرتو ها، يك سرى تومور هاى داخل جمجمه اى و يا عوارض ديگرى كه به راحتى با جراحى معمولى قابل رفع شدن نيستند، از بين برده مى شوند. درمان با اعمال جراحى در بسيارى از موارد براى بيمار مشكلاتى ايجاد مى كند و به بسيارى از بافت هاى سالم نيز آسيب مى رساند. جراحانى كه براى درمان از پرتو ها استفاده مى كنند، از وسايلى بسيار دقيق و بسيار مجهز مثل شتاب دهنده هاى خطى، اشعه ليزر و كامپيوتر استفاده مى كنند. در بيست سال اخير جراحى پرتوى اولين راه درمان پس از استفاده از شيمى درمانى، پرتو درمانى و جراحى بوده است. پرتو هاى مورد استفاده در جراحى پرتوى از يك منبع خارجى تامين مى شوند كه تحت شرايط بسيار دقيق و با دستگاه خاصى پرتو ها و اشعه هاى مختلف در يك نقطه كه تومور يا آسيب بافتى وجود دارد متمركز مى شوند و به اين ترتيب درمان صورت مى گيرد و بافت هاى سالم اطراف محل مورد درمان نيز آسيبى نمى بينند. به اين ترتيب بيمار با يك روز بسترى شدن در بيمارستان درمان مى شود و از عوارضى مانند خونريزى و عفونت بعد از عمل خبرى نيست. البته زمان لازم براى بهبود كامل، بيشتر است. دكتر لارس لكسل از موسسه كارولينكا در استكهلم و بى جرن لارسون راديوبيولوژيست از دانشگاه اوپسه لا در سال ۱۹۵۹ با همكارى يكديگر متوجه شدند كه تومورها را با تحت تابش شديد پروتون قرار دادن مى توان از بين برد. اين دو در سال ۱۹۶۸ Gamma Knife را ساختند. در اين دستگاه از منبع راديواكتيو كبالت ۶۰ استفاده مى شود كه در يك ساختار حلقوى با كانال هاى مركزى بازتابش قرار گرفته است. در آخرين مدل اين دستگاه منبع راديواكتيو كبالت وجود دارد كه پرتو هاى گاما را به مركز حلقه هدايت مى كنند كه در آن نقطه سر بيمار قرار مى گيرد. در جراحى پرتوى، بافت به طور انتخابى يونيزه مى شود. يونيزه شدن بافت در نتيجه ايجاد شدن يون هاى غيرآلى كه معمولاً براى سلول كشنده هستند اتفاق مى افتد. راديكال هاى آزادى كه طى يونيزه شدن به وجود مى آيند براى سلول و غشاى هستهRNA و DNA كشنده هستند و اثرات غير قابل بازگشتى بر روى اين ساختار ها مى گذارند كه باعث مرگ سلولى مى شود. كلاً پنج نوع تابش در جراحى پرتوى مورد استفاده قرار مى گيرند كه عبارتند از امواج الكترومغناطيسى (اشعه گاما و اشعه ایکس)، ذرات اتمى «پروتون و نوترون، و يون هاى كربن.» جراحى پرتوى اصولاً در مواردى كه تومور هاى مغزى و مشكلات عروقى مغزى تشخيص داده شده باشد، كاربرد دارد و بايد نوع آسيب، مكان آن و سن بيمار و كلاً سلامت كلى بيمار براى انجام اين عمل در نظر گرفته شود.
1 2 3 4 5 6 7 8 9 10 11 12 13 14 15 16 17 18 19 20 21 22 23 24 25 |
|
Sub quantum space and interactions from photon to fermions and bosons |
آرشیو موضوعی

از آغاز کودکی به پدیده های فیزیکی و قوانین حاکم بر جهان هستی کنجکاو بودم. از همان زمان دو کمیت زمان و انرژی بیش از همه برایم مبهم بود. می خواستم بدانم ماهیت زمان چیست و ماهیت انرژی چیست؟